今天给大家讲个非常有用的知识点,那就是怎么通过血常规,就能揪出来地中海贫血,以便进行下一步的确诊,给与正确的治疗。
非常棒,大家看吧。
目 录
1.先分享一个病例
2地中海贫血
3.都是小细胞低色素性贫血,有啥不同。
4.小细胞性贫血的临床诊疗思路
5.经验公式
6.地域差别
7.筛查与确诊
8.如何遗传

先分享一个病例
这是一个网络咨询病例,10个月宝宝,妈妈带宝宝体检查血常规发现贫血,进而查血清铁蛋白,最后医生建议补铁。妈妈有点困惑贫血原因而来咨询。

分析化验单
从血常规看,这是典型的小细胞低色素性贫血,对于10个月的儿童,小细胞低色素性贫血自然以缺铁性贫血最为常见。

但矛盾的是这个孩子的铁蛋白并不低,铁蛋白35.1ng/ml(国内儿童缺铁性贫血诊断标准,铁蛋白的界值15ng/ml,国际是5岁以下儿童,小于12ng/ml),这提示孩子储存铁是充足的。
当然,铁蛋白的检测临床上也是一个正相炎症反应蛋白,比如当孩子近期有生病时,存在感染炎症时,铁蛋白有可能反应性的增高。但是孩子最近都是健康的,只是2个月前有过一次生病,可以排除这个问题。
进一步询问
孩子之前有没缺铁的危险因素,比如喂养方式,辅食添加情况(纯母乳喂养至6个多月,后来开始配方奶喂养。辅食6个月开始添加,辅食添加挺好的,没有早产,多胎,妈妈孕期没有明显的贫血情况,目前看似并没有明显的缺铁的高危因素。
红细胞形态特点
通过血常规中,红细胞形态的具体分析会发现几个特点与缺铁贫不相符:
1)红细胞计数(5.92),非常多。红细胞的数量并没有降低,反而是增加的。
2)红细胞平均体积(MCV) 非常小 55.3
3)平均血红蛋白量(MCH)非常低 16.8
这些红细胞形态特点,也与缺铁性贫血有悖。
患儿虽然有贫血但是红细胞计数是增加的,缺铁贫一般计数是降低的(不相符一),MCV和MCH的降低程度严重,而缺铁贫一般MCV和MCH轻度降低(不相符二)。
我的怀疑:
红细胞的形态特点 + 孩子并没有缺铁高危因素(辅食及时添加,没有早产多胎,没有营养不良等)+ 铁蛋白正常(没有感染症状存在),综合这些情况,这并不符合缺铁性贫血的诊断。
而更多的依据怀疑,这个孩子可能是儿童小细胞低色素性贫血除了缺铁贫之外,另一个常见的疾病——地中海贫血。
基于目前的血常规治疗,可以通过经验公式检验下。
经验公式
在地中海贫血中,很多学者研究了一些单纯通过血常规中红细胞形态参数,来初步区别判断地中海贫血和缺铁性贫血的公式。
例如:mentzler公式:MCV/RBC=9.3,当小于13时提示地中海贫血诊断。这个经验公式判断,更倾向于患儿为地中海贫血。
继续分析
因为地中海贫血是单基因常染色体遗传疾病,所以,一般父母会是地贫或者地贫基因携带者,或则兄弟姐妹中也有类似情况。
所以,进一步追问,那孩子的父母兄妹中有没有贫血的情况?
不出所料,孩子爸爸也有贫血,父亲的血常规结果提示了,父亲的红细胞特点跟孩子十分相似,父亲血红蛋白118g/L。
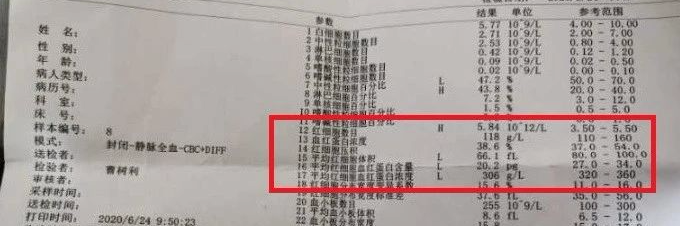
虽然化验单没有提示异常(参考值范围出了问题),但是对于一个成年人男性,血红蛋白小于130g/L就可以考虑是贫血了。
而且是小细胞低色素性贫血,红细胞数明显增多,这给了怀疑地中海贫血另一个非常重要的证据。经过经验公式计算,父亲的贫血也倾向于地中海贫血。
从化验单上看到,这个病人是来自江西弋阳,江西的地贫携带率3-9%,携带率非常高。在南方很多地区地中海贫血基因携带率非常高,地中海贫血的发生率在有些地区发生率甚至远高于缺铁性贫血的发生率,所以孩子最需要考虑的疾病是地中海贫血。
最后,强烈建议患儿进行地中海贫血基因的筛查,而不是一味的补铁治疗。
那今天咱们就说说地中海贫血(地贫)的问题,怎么和缺铁性贫血区分,怎么通过血常规揪出地贫。

地中海贫血
地中海贫血(Thalassemias),又称珠蛋白生成障碍性贫血,主要分为α-地贫和β-地贫两类(如下表)。
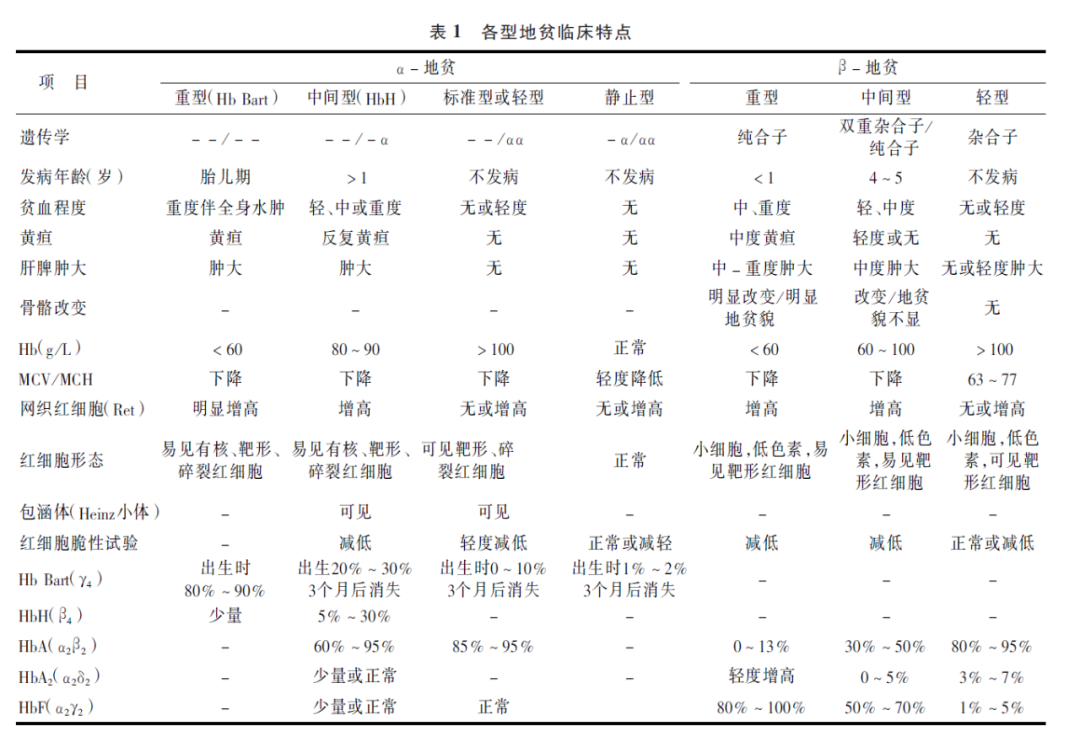
图片来自参考文献[1]
严重的的地中海贫血,在早期常常出现明显的贫血症状,进行性贫血,面色苍白,肝脾逐渐肿大,体格发育逐渐落后。甚至α地贫的重型在胎儿期就一出现比较严重的情况。所以,临床上重型地中海贫血比较容易与缺铁性贫血区分。
临床上与缺铁性贫血鉴别困难的,常常是α和β地中海贫血的轻型,或者中间型的早期。
而对于α地贫的静止型携带者(单个α链基因缺失导致极轻型)。这是一种良性携带状态,携带者无贫血,红细胞也常常不是小细胞,但血涂片可见轻度低色素,且血红蛋白分析正常。

都是小细胞低色素性贫血,有啥不同
在临床上,通过简单血常规的方法鉴别地中海贫血和缺铁性贫血是有一定难度的,我们大概的看一下血常规中红细胞参数两者之间的区别。
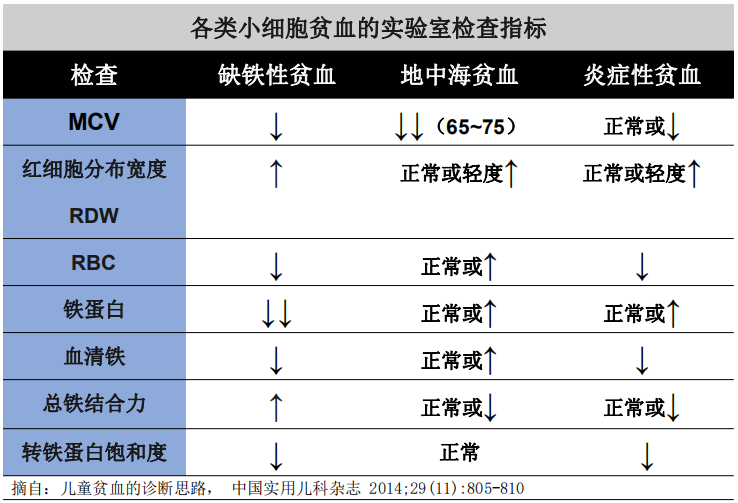
铁蛋白,血清铁,总铁结合力,转铁蛋白饱和度这些缺铁性贫血的铁代谢指标,在地中海贫血往往正常或者相反的变化趋势。
同样是小细胞低色素性贫血,但是直观来看,地中海贫血的红细胞体积要更小(MCV),轻型地中海贫血中MCV常常低于75fL,越小的红细胞越重的贫血往往提示地中海贫血越重,轻型的地中海贫血往往轻度小红细胞。
而红细胞大小相对更加均匀,即代表红细胞体积大小均匀程度的RDW(红细胞分布宽度)往往正常或者仅仅轻度增高。这个数值越高,提示细胞大小越不均匀。
红细胞计数在缺铁性贫血中,因为缺乏了红细胞生成的主要原料,所以红细胞计数一般都是减低的,但是在地中海贫血中,会存在一定程度的溶血,以及无效红细胞,所以红细胞计数常常升高,一般都5以上。

小细胞性贫血的临床诊疗思路
临床上,对于儿童患者得小细胞贫血应首先考虑的应该是缺铁性贫血。如血清铁蛋白正常或升高 ,需考虑其他原因,应结合病史资料来鉴别。
缺铁高危因素包括:早产、双胎或多胎、胎儿失血和孕母严重缺铁均可导致胎儿先天储铁减少,母乳喂养的孩子没有及时添加富含铁的辅食。
另外肠道铁吸收障碍,例如长期的肠道过敏或者反复感染等因素造成铁吸收障碍,另外临床上还有各种原因引起的慢性肠道出血等也会造成缺铁。
这些病史对于缺铁性贫血的诊断至关重要。
临床上出现轻型地中海贫血合并存在缺铁性贫血的患者并不在少数。所以,地中海贫血与缺铁性贫血这两个诊断并不是排他性诊断。在轻型的地中海贫血中的缺铁或者缺铁性贫血的患病率并不比正常人群少。

图片来自参考文献[2]
铁的治疗试验是诊断缺铁的首选方法,因为它比铁相关检查更可靠,更便宜,诊断性治疗会比铁蛋白检查更客观的诊断缺铁性贫血的一种方法。
口服3mg/kg/d的元素铁治疗1个月,那么患儿的血红蛋白至少升高10~20g/L,即使那些血红蛋白正常的缺铁者,红细胞也应该有所升高。
如果血红蛋白没有变化,或者升高不到10g/L,那代表铁治疗试验为阴性,则考虑非缺铁性贫血。如果能够除外近期没有疾病情况,那么地中海贫血则主要考虑了。

经验公式
虽然都是小细胞低色素性贫血,但是地中海贫血和缺铁性贫血的红细胞形态,仍有着明显的不一样。一直以来,学者们都希望找到通过一个简单的血常规检查即可鉴别地中海贫血和缺铁性贫血的方法。提出了许多的鉴别公式。

并且对于这些公式都得特异性和敏感性,以及其鉴别诊断效能进行了比较。
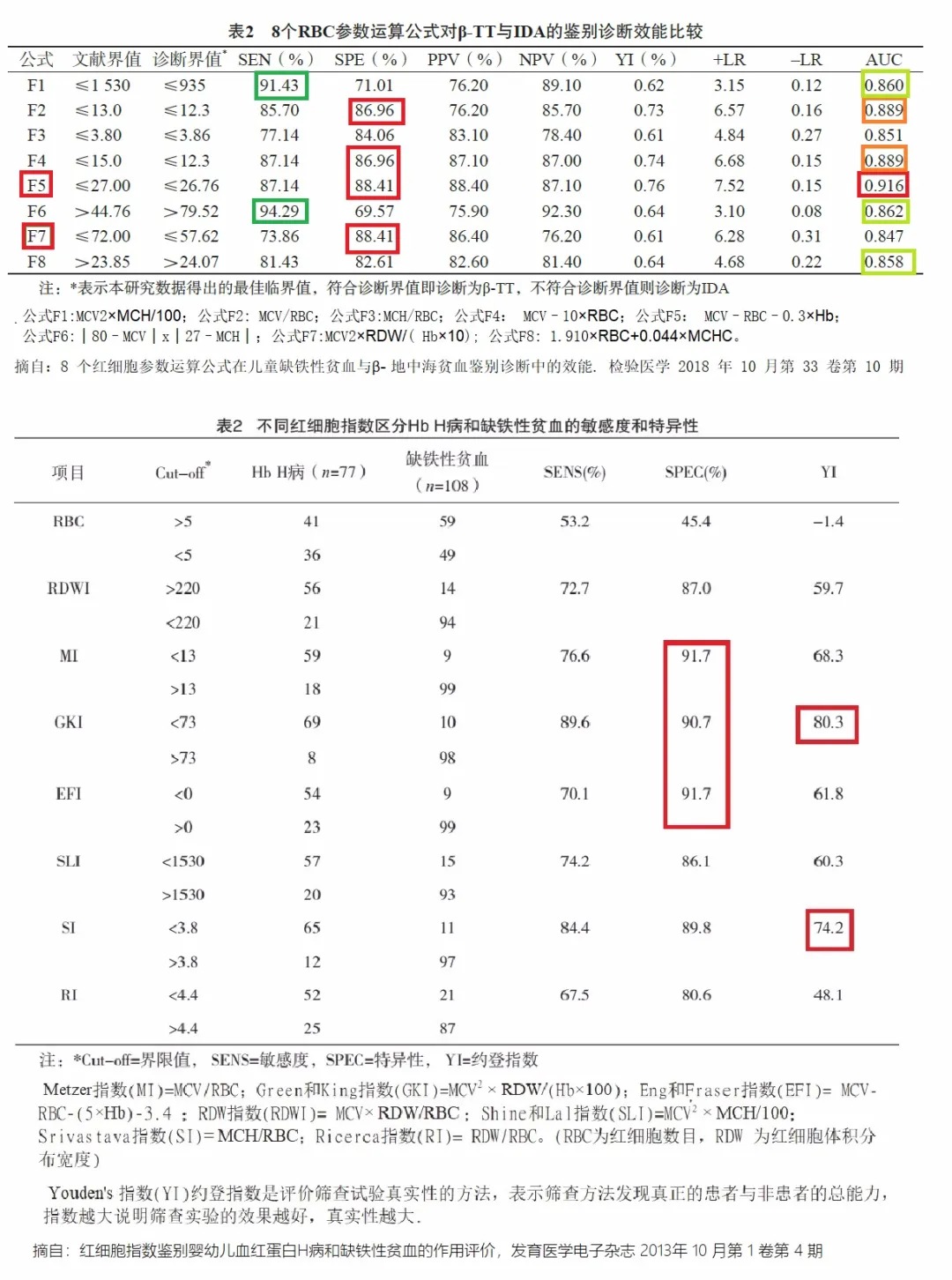
所以根据公式,我们上面得这个病例计算如下
例如:
mentzler公式:MCV/RBC=9.3,当小于13时提示更可能地贫。
green and king 公式:MCVxMCVxRDW/(Hbx100)=61,小于65提示地中海贫血
ricerca 公式:RDW/RBC=20.4÷5.92=3.4,小于4.4提示更可能地贫。
England and fraser 公式:MCV-(5xHb)-RBC= -0.12,小于0提示地贫。
以上只是方便临床医生判断的经验公式,并不作为确诊的主要依据,在文献中提示以上几个特异性和判断效能较高,选其中简单的一个判断公式即可,能够大概给你一个方向。
在临床中,个人比较爱用到容易记忆且检验效能相对高公式如Mentzler公式MCV/RBC 【界值13】
注:RDW化验单上常常有两种结果,RDW-CV(红细胞分布宽度变异系数)和RDW-SD(红细胞分布宽度标准差),公式计算中多使用RDW-CV,目前很多实验室也都慢慢摒弃了RDW-SD的检测了。

地域差别
地中海贫血是全球分布最广,累及人群最多的一种单基因遗传病。
另外,据2015年《中国地中海贫血蓝皮书》数据:在全球约有3.5亿人群为地贫基因携带者,目前我国重型地贫患者在 1.5 万人左右,与中间型地贫患者合计 30 万人左右,主要集中在长江以南的福建、江西、湖南、广东、广西、海南、重庆、四川、贵州、云南等省,尤以广东 (16.8%)、广西 (24%)、海南 (15.1%) 、云南(10.7%)地贫基因携带率较高。
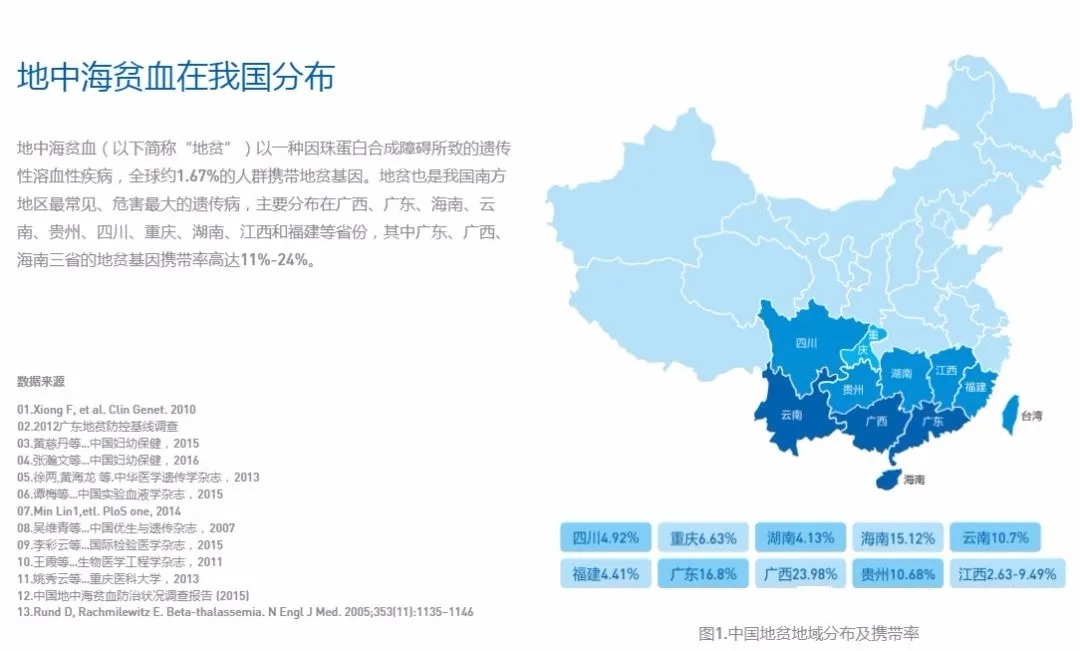
调查数据显示,广东地贫基因携带者超过 10%,以 2014 年人口数 10724 万人计算,地贫基因携带者超过 1000 万人。广西是我国南方地贫发生率最高的省级行政区, 地贫是本地区主要的出生缺陷之一,人群中每 4~5 人就有 1 个地贫缺陷基因携带者,每 55 个家庭就有 1 个有重型地贫出生风险,如果没有严格的防控措施,每出生200~250 个胎儿就有 1 个重型地贫(包括 Hb H 病)患儿。
所以,地域上地贫携带率的差别也是鉴别诊断中非常重要的依据。
江西的地贫携带率3-9%,携带率非常高。小细胞低色素性贫血的儿童,如果除外了缺铁性贫血,那么地中海贫血就是一个重要怀疑疾病了。

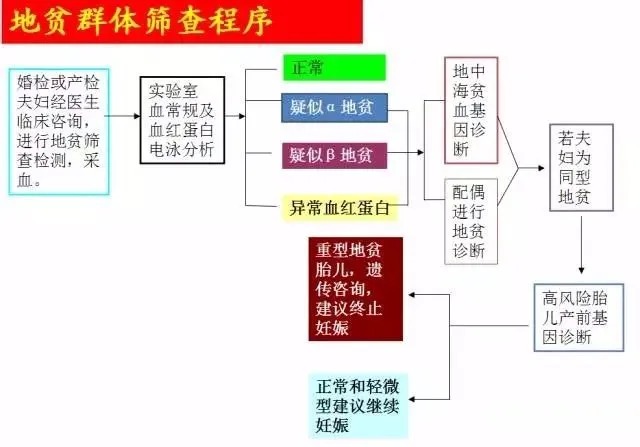
筛查与确诊
地中海贫血筛查主要包括血常规、红细胞形态学检查、红细胞渗透脆性试验、血红蛋白理化性质测定、血红蛋白电泳等检查。
目前,常用的地中海贫血筛查流程:
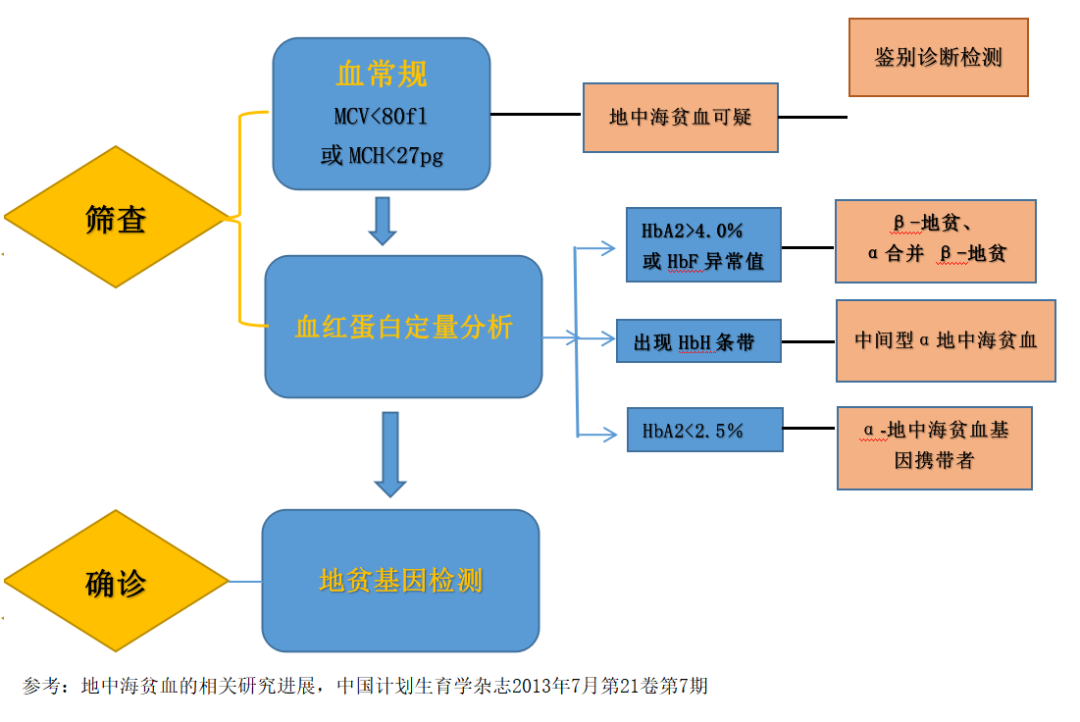
通过血常规检查分析若MCV<80fl或MCH<27pg则为地中海贫血可疑阳性,
对可疑阳性者通过全自动琼脂糖电泳进行血红蛋白定量分析,
根据HbA2>4.0%或HbF异常值可判断为β-地中海贫血;
根据HbH异常值可判断为中间型α-地中海贫血;
若HbA2<2.5%,则高度怀疑为α-地中海贫血基因携带者,可通过珠蛋白肽链聚丙烯酰胺凝胶电泳来明确。
在地中海贫血筛查过程中,应注意进行血清铁蛋白测定,以排除缺铁性贫血。部分轻型地中海贫血患者尤其是静止型α-地中海贫血,MCV和MCH均可以正常,这是造成地中海贫血基因携带者漏诊的主要原因,β地中海贫血漏诊率可达到13.23%
而基因检测称之为是诊断地中海贫血的金标准。

如何遗传
地中海贫血属于常染色体单基因的隐性遗传疾病,夫妇双方若同为轻型地贫(即地贫基因携带者),怀孕以后,对子代的遗传几率是:1/4为正常胎儿,1/2为轻型地贫(同父母一样),而1/4为重型地贫患者。地中海贫血的遗传与性别无关,男胎女胎发病机率均等。
夫妇双方若只有一方为轻型地贫(即地贫基因携带者),那么所生的孩子中,50%为正常,50%为轻型(地贫基因携带者)。

回到文章开始那个病例,孩子的诊断更倾向于地中海贫血,而且爸爸也可能是地中海贫血的基因携带者,需要进一步明确诊断。
要知道,地中海贫血是珠蛋白基因缺陷,造成的血红蛋白合成减少或者不能合成引起的贫血,而并不是缺铁引起的,所以补铁并没有效果。
甚至,在中度和重度地中海贫血患者中,由于无效的促红细胞生成,体内铁调素的水平改变和慢性贫血等改变了铁的代谢和促红细胞生成,导致胃肠道铁吸收增加,而出现体内铁超载,从而导致脏器损害,包括肝脏,内分泌腺以及心血管系统等问题。
所以,在中重度地贫患者中,尤其是输血依赖的地贫患者中,具有更高的铁的吸收率和更低的铁的利用率,应避免补充铁剂和富含铁的食物,甚至需要铁螯合去铁治疗,这已是一个明确的共识。
但在轻度地中海贫血(无症状性地贫)中,铁的储存状况尚无共识。
对于轻度,或者无症状的地贫来说,进一步明确诊断的意义,第一是找到明确贫血原因,从而除外缺铁性贫血的诊断,不盲目补铁。
第二是遗传咨询,地中海是常染色体单基因隐性遗传疾病,可以通过遗传方式传给自己的孩子,但是经过遗传咨询,夫妻的基因检测,可以对于子女的情况进行早期诊断,早发现。
- 参考文献 -
[1].李荣文等,应用红细胞参数鉴别儿童缺铁性贫血和轻型B地中海贫血研究,临床医学,2013年第5期
[2].郭霞,高举,儿童贫血—儿童贫血的诊断思路, 中国实用儿科杂志 2014;29(11):805-810
[3].陈剑锋等,红细胞指数鉴别婴幼儿血红蛋白H病和缺铁性贫血的作用评价,发育医学电子杂志 2013年 10 月第 1 卷第 4 期
[4].贺海林等,8 个红细胞参数运算公式在儿童缺铁性贫血与β-地中海贫血鉴别诊断中的效能,检验医学 2018 年 10 月第 33 卷第 10 期
[5].2015年《中国地中海贫血蓝皮书》
[6].吕福通等,地中海贫血的相关研究进展,中国计划生育学杂志2013年7月第21卷第7期.
转载声明:本文仅代表转载平台的观点,如有异议,请以医生意见为主。
参考文献:
 在线客服
在线客服