最近看《Pediatrics》杂志,有一个病例非常有意思,整个诊断过程像判案似的,一环扣一环,层层拨开迷雾,最后找出病因,过程非常精彩。
虽然这个病很少见,国内每年也就几千人患病,大家可能都没听说过,但诊断思路非常值得一读,特分享给大家。

简单说下病史和检查情况
家长看这个简单总结的就OK:
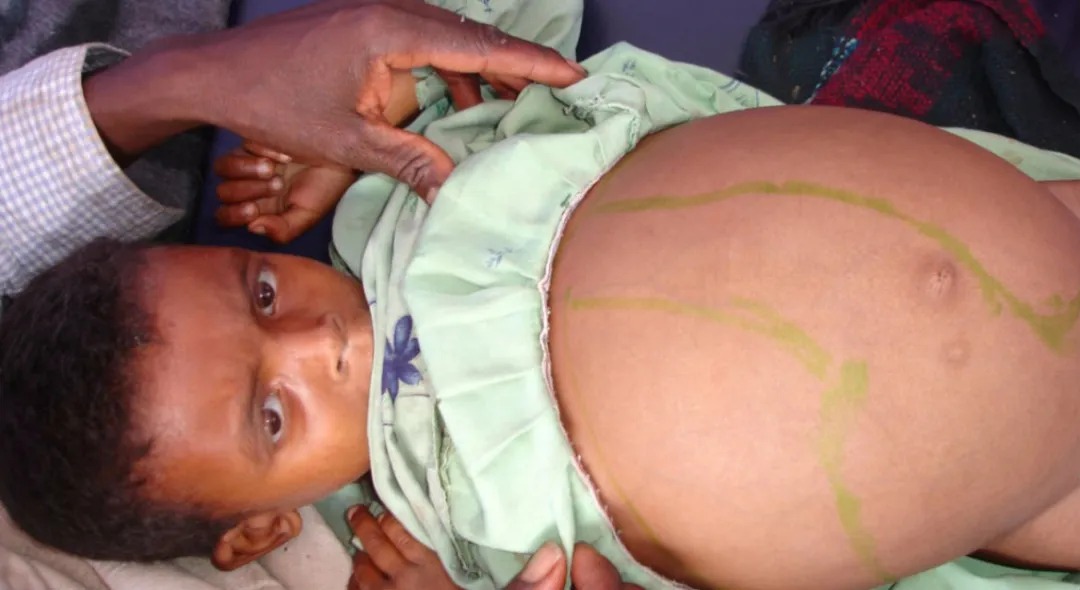
8岁男孩,发热5天,腹痛明显,血常规提示急性贫血(正细胞性)、白细胞降低、血小板降低;炎性标记物升高(提示相关感染);CT提示孩子脾明显增大。
孩子之前身体健康,无特殊病史,10个月前,从阿尔巴尼亚移民到美国居住。
下面是详细版:
这是一个8岁的男孩,因发热5天、腹部弥漫性疼痛和面色苍白就诊。
该表现提示严重疾病,立即完善检查。查体发现呼吸急促(47次/分,大于40次/分)、心跳过速(137次/分,大于100次/分)、右上腹和下腹明显的腹胀,肝脾肿大(肝脏在右肋缘下2cm,脾向左越过脐中线,向下进入盆腔),腹部压痛明显、无反跳痛。其余查体正常。
血常规提示白细胞、红细胞、血小板全部降低。炎症标志物中,红细胞沉降速率、C反应蛋白升高。代谢生化正常。
具体值如下:
全血细胞减少症(白细胞计数1.4×10^9/L[中性粒细胞计数900],血红蛋白72g/L,血小板计数64×10^9/L,平均红细胞体积78.9fL)。病人在就诊前2个月进行的即时指尖血红蛋白检查正常,提示急性贫血发作。
炎症标志物:红细胞沉降速率:74mm/h,C反应蛋白:68.4mg/L。
代谢状况,胆红素,乳酸脱氢酶和尿酸水平正常。
腹部和骨盆的CT扫描显示肝脏大小在正常范围内,并有脾肿大(24×16×5 cm),如下图,其他无明显病变。
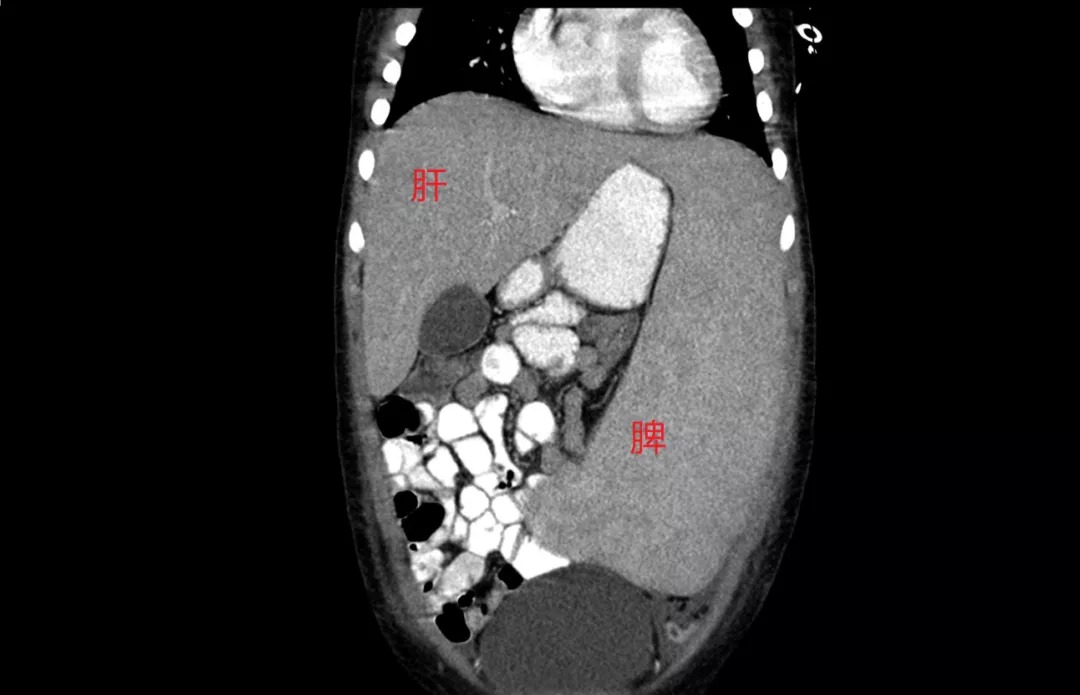
孩子没有地中海贫血,免疫缺陷,自身免疫性疾病,癌症等疾病病史,10个月前,从阿尔巴尼亚移民到美国居住。
目前孩子有发烧、白细胞减少,因此进行了血培养,结果待回,现已经开始经验性使用抗生素。

诊断思路
精彩的诊断过程来啦,大家搬好小板凳,好好看哦。诊断开始:
患者的全血细胞减少、脾肿大非常明显,这个考虑和血液肿瘤疾病相关,所以,先请血液肿瘤科医生,结合现有资料,给出意见。
Rahmani医生(小儿血液科-肿瘤科医生)
患儿有发烧,脾肿大和全血细胞减少,要考虑急性淋巴细胞性白血病(ALL),这是儿童和青少年中最常见的血液系统恶性肿瘤。
发烧可能是由白血病本身引起的,也可能是由感染引起的,两者均会导致炎症标记物升高。
白血病时,因为增生细胞浸润肝脾,会导致肝脾肿大;当淋巴母细胞替代骨髓造血细胞时,导致全血细胞减少(骨髓负责造血,生成红细胞、白细胞、血小板等,如果细胞没了,被淋巴母细胞替代了,那就没法制作这些血细胞了)。
鉴于对白血病的高度怀疑,应进行骨髓穿刺和活检,这些是诊断白血病的最确定的检查方法。
除此之外,还有没有全血细胞减少的原因呢?当然还有,需要考虑:
01.全血细胞减少症也可以是原发性的,比如由遗传性或获得性骨髓衰竭综合症引起,但是这些通常与脾肿大无关。遗传或先天性原因通常出现在生命的最初几年,但该患儿以前很健康,所以,基本不考虑遗传性的。
同时该患儿没有经典的骨髓衰竭综合征特征,比如先天性角化不全(皮肤色素沉着,指甲营养不良和粘膜白斑),范科尼贫血(骨骼畸形、性发育不全),和Shwachman-Diamond综合征(舒-戴综合征,中性粒细胞减少和外分泌性胰腺功能障碍)。所以,也不考虑骨髓衰竭引起的。
02.当然也可能是继发性的,最常见的原因是药物,化学药品或感染。
最常见的药物包括化学治疗药和抗癫痫药,有时抗生素和非甾体类抗炎药也可引起骨髓抑制和继发性全血细胞减少,该患儿都没有使用过,可以排除。
感染原因包括肝炎病毒,爱泼斯坦-巴尔病毒(EB病毒),巨细胞病毒(CMV)和HIV(艾滋病病毒),它们还可能会同时导致肝脾肿大。
尽管有充分的传染病原学解释全血细胞减少症,但我们的患者未曾报告过药物暴露,因此也不是问题。但感染问题不能排除,需进一步检查。
03.全血细胞减少症也可以由外周破坏或血细胞的脾隔离引起。
外周破坏的意思是血细胞在骨髓生成没问题,而是进入血管后血细胞破坏。
脾脏(Spleen)是造血、存血器官,当有溶血等问题时,脾脏会肿大,用来代偿性的造更多的血;脾还是血液的滤过器官,血液通过脾脏时,脾内的巨噬细胞可以清除血液中的异物、抗原,以及衰老的红细胞,当某些感染时,脾脏也会肿大,用来抵抗感染。
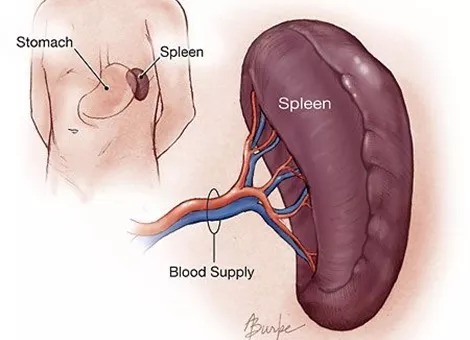
当脾脏肿大时,其能储存血的能力会极大的增加,比如正常时,脾能存1/3的血小板,而在明显肿大的脾脏内,可以存90%的血小板。如果出现异常衰老红细胞太多,被留在脾中处理时,可能导致脾内血管梗阻,大量血只进不出,导致脾更大,全血细胞降低。
所以,也需要考虑下恶性肿瘤,感染,肝病,自身免疫性疾病和某些遗传性疾病,这些会导致脾肿大,但孩子没有这些疾病的既往病史和家族史,所以后3种诊断不太可能。
该患儿的儿科医师
由于患儿者的表现与急性白血病密切相关,因此采取了对应的治疗,但是随后的骨髓检查显示三系造血功能正常,流式细胞仪和外周血涂片也排除了白血病,遂停止白血病治疗。
既然不是骨髓原因导致的三系造血功能异常,需要考虑其他导致全血细胞减少的原因,比如感染性病因,风湿病原因和代谢异常。
首先考虑下感染原因,请感染科医生分析下既有全血细胞减少又有脾肿大的病因。
Joseph 医生(小儿传染病医生)
涉及感染问题时,我们先看中性粒细胞减少症的因素。出现中性粒细胞减少时,我们应该确定是中性粒细胞减少症导致的感染,还是感染引起中性粒细胞减少症。
因为我们已经确定该患者不太可能发生恶性肿瘤或原发性免疫缺陷,不是中性粒细胞导致感染,所以我们可以重点看导致中性粒细胞减少的感染原因。
中性粒细胞减少症可能是由于病毒抑制了骨髓(如EBV,CMV或细小病毒),也可能是由于骨髓或脾脏浸润引起的。
尽管最近的旅行史是10个月前,但我们还应考虑旅游地区中引起发烧的典型病原体,也就是阿尔巴尼亚的情况。
在该地区流行的感染中,引起发烧,脾肿大和全血细胞减少的那些感染包括疟疾,内脏利什曼病(VL,黑热病)和布鲁氏菌病。
01.疟疾在儿童中可能表现为非特异性症状,在有适当疾病暴露的情况下,任何患有发热疾病的儿童都应考虑使用疟疾。
慢性的疟疾暴露会导致免疫系统的慢性刺激,出现高反应性疟疾脾肿大,并出现贫血,血小板减少和中性粒细胞减少。同时因为中性粒细胞减少,继发细菌感染的风险很大。
02.利什曼病是一种原虫性,媒介传播的感染,在阿尔巴尼亚等地区流行。患者通常会出现发烧,明显的肝脾肿大,并且由于脾脏、肝脏和骨髓中的寄生虫扩散和巨噬细胞增生,导致骨髓抑制,出现血细胞三系减少的表现。
利什曼原虫寄生虫在骨髓检查中可能可见,但敏感性为60%至85%,无法在形态上区分物种,因此,在高度怀疑该病的情况下,应由CDC通过血清学和分子检测来进行检测。
利什曼病潜伏期可长达数年,所以虽然该患儿10个月前从自阿尔巴尼亚的9个月前移民,他仍然处于危险之中。
03.对于任何发烧时间长的患者,应在没有其他来源的情况下考虑隐匿性布鲁氏菌病。
布鲁氏菌病是一种细菌性人畜共患病感染,特别是地中海盆地(包括阿尔巴尼亚)特有。食源性源(例如,未灭菌的牛奶和奶酪)、与受感染的动物的直接接触是感染的主要原因,但该患儿否认这些接触。

布鲁氏菌病最常见的表现是骨关节受累,但可能伴有脾肿大和血细胞减少症。
04.HIV(艾滋病)可以改变免疫系统并引起骨髓抑制,并且会导致继发感染,病程很长。
建议进行以上病原的检查。
该患儿的儿科医师
对疟疾,布鲁氏菌病,利什曼病,HIV进行了相应的检测。
外周涂片检查结果对疟原虫和疟原虫抗原均呈阴性,可以排除疟疾。
骨髓的显微镜检查未发现真菌或利什曼原虫的寄生虫,继续等待CDC的关于利士曼原虫的抗体和PCR结果。
HIV检测阴性,血液培养未显示布鲁氏菌的生长。EB病毒和巨细胞病毒血清聚合酶链反应(PCR)阴性。
那基于现在检查,在感染性疾病里面,只有利什曼病还不能排除,所以,我们再次回到血液相关问题,对于骨髓三系造血功能正常时,还有什么因素能导致外周全血细胞减少?
Rahmani医生(小儿血液科-肿瘤科医生)
排除了骨髓造血问题,目前感染问题也基本排除,那全血细胞减少就是咱们上面讲的脾肿大导致的了。
脾静脉血栓形成(也就是血细胞在脾内淤积导致)或任何增加肝静脉压力的实体(例如肝脏疾病,门静脉高压症)均可导致充血性脾肿大(因为脾的血管是回流肝脏的,如果肝门静脉高压,那血流就回不去,只能在脾脏淤积着)。因此,应通过超声检查对门静脉血流进行评估。
另外,在发热、全血细胞减少症、脾肿大时,需要考虑一个急症,也就是噬血细胞性淋巴组织细胞增生症(HLH),这是一种罕见但危及生命的疾病。
如果满足以下8个标准中的5个,通常被认为患有HLH:
(1)发烧≥38.5°C,
(2)脾肿大,
(3)影响外周血2个谱系的血细胞减少症(血红蛋白<90g/L ,血小板<100 x 10^9/L,中性粒细胞1.0x10^9/L),
(4)高甘油三酸酯血症(空腹,> 265 mg / dL)和/或血纤维蛋白原降低(<150 mg / dL),
(5)骨中的巨噬细胞骨髓,
(6)NK细胞活性低或不存在;
(7)高铁蛋白血症> 500 ng / mL,
(8)高水平的可溶性白介素2受体。
该患儿的儿科医师
超声检查发现门静脉正常流动,有效排除了门静脉功能障碍。
HLH的标志物,包括铁蛋白,纤维蛋白原,NK细胞活性和可溶性白介素2受体水平均在正常范围内。甘油三酸酯水平轻度升高,但未达到与HLH一致的水平。目前可排除噬血细胞性淋巴组织细胞增生症。
那这些导致脾肿大因素也排除了,虽然患者的表现是急性的,但也不能排除遗传病,请遗传代谢医生分析下。
Levy医生(小儿遗传学家)
IV型糖原贮积病通常表现为低血糖和肝肿大,脾肿大通常继发于肝硬化和门静脉高压症。但是,如前所述,在影像学上没有肝硬化或门静脉高压症的证据,因此排除该病。
脾肿大是许多溶酶体贮积病(LSD)中的一致发现,比如戈谢病,粘多糖病和尼曼匹克病。比如戈谢病因为载脂类巨噬细胞聚集在肝脏,脾脏,骨髓和其他受影响的器官中可以出现肝脾肿大,全血细胞减少症。后两个疾病也能导致肝脾肿大。
因为LSD比较罕见,并且孩子的表现也不是典型的表现,所以该病的可能性也比较小,但是这些病的危害严重,所以建议进行筛查,并请眼科检查是否有尼曼匹克病的眼底樱桃红斑表现。

该患儿的儿科医师
以上LSD检查是阴性的,眼科医生检查患儿眼底正常,排除溶酶体贮积病。
基于检查免疫球蛋白G(IgG)升高,2750 mg / dL(正常700-1600 mg / dL),而这项目在风湿性疾病中看到,所以请风湿病专业医生,评估下哪些风湿病会有长时间的发烧和血细胞减少。
Rubinstein医生(小儿风湿病专家)
这个问题和风湿类疾病关系不大,出现无法解释的发烧和全血细胞减少,要考虑系统性红斑狼疮,但在年轻男孩中很少见,同时患儿的抗核抗体检测结果为阴性,因此可以排除。
同时目前的铁蛋白,骨髓发现和临床表现、其他检查均可以排除其他风湿性疾病,比如结节病等问题。
该患儿的儿科医师
以上疾病均排除,只有利什曼病等待结果,患儿仍持续发热、并且全血细胞减少。
孩子入院十天后,CDC通知,利什曼原虫抗体阳性,PCR阳性,证实了内脏利什曼病(VL)的诊断。
诊断后,立即给与相应治疗,在使用两性霉素B后,他的血细胞数开始增加,发烧在24小时内消失,在2周内,他的腹胀和脾肿大得到缓解,血细胞计数恢复正常。
总结:
对于什么是内脏利什曼病,咱们不做过多的分析,因为确实少见。
但是咱们可以学学该疾病的诊断思路。整个诊断过程中思路非常清晰,有重点又全面的将可能疾病进行检查,分清轻重缓急,检查有序,有理有据,值得学习。
哈哈,不知道非医学专业的大家能看懂多少,但看完后,是不是觉得挺有意思呢?
- 参考文献 -
[1].Rachel Offenbacher, Brad Rybinski, Tuhina Joseph, Nora Rahmani, Thomas Boucher and Daniel A. Weiser.An 8-Year-Old Boy With Fever, Splenomegaly, and Pancytopenia.Pediatrics July 2020, 146 (1) e20192372; DOI: https://doi.org/10.1542/peds.2019-2372
[2].Kenneth L McClain.Approach to the child with an enlarged spleen.uptodate.2019.
[3].Caryn Bern.Visceral leishmaniasis: Clinical manifestations and diagnosis.uptodate.2020.
转载声明:本文仅代表转载平台的观点,如有异议,请以医生意见为主。
参考文献:
 在线客服
在线客服













