幼儿园入园体检的推广,我认为是一件很好的事情。它有助于了解孩子的生长发育情况,为幼儿园保健提供依据。在疾病防控方面,入园体检也能及时发现一些儿童常见病,如贫血、视力异常、龋齿、营养不良、身高体重落后及外生殖器异常等诸多疾病。
除了这些常见病之外,还有一种病如果大家一起努力,也有望得到早期诊断、早期治疗。若能及时诊治,可以像正常人一样生活和学习,反之则可能导致严重智力问题和运动障碍,严重甚至会导致肝功能衰竭、肝硬化和死亡。
这个病叫:肝豆状核变性(又叫Wilson病,威尔森病)。

目 录
1. 同病不同命:相反例子,令人深思
2. 铜是人体必须的微量元素
3. 铜转运障碍VS肝豆状核变性
4. 肝豆状核变性有什么表现?
5. 肝豆状核变性是遗传病,为何不是一出生即患病?
6. 肝豆状核变性怎么诊断呢?
7. 肝豆状核变性怎么治疗呢?
01
同病不同命:相反例子,令人深思
肝豆状核变性,患病率约为1/3万活产儿,并不常见,还有点陌生,甚至很多医生都会觉得离我们很遥远。那我们今天为什么要聊这个病呢?这源于笔者遇到在临床上遇到的2个真实的案例,他们都是肝豆状核变性患儿,结局却完全不同。
案例一:
双胞胎男孩,都非常聪明,其中一个还曾获得过全市围棋比赛前3名。然而,父母发现他俩越长大智力越后退,上小学后学习成绩越来越差,后来还出现走路姿势怪异、语言倒退、说话口吃和表达不清晰。
到当地医院检查才发现肝功能严重受损,脑部基底节也出现了病灶。最后诊断肝豆状核变性。虽然治疗后得到缓解,却留下了后遗症。

案例二:
3岁女孩,幼儿园入园筛查发现肝酶稍升高,到医院检查发现铜蓝蛋白明显降低,进一步查24小时尿铜及基因检查确诊为肝豆状核变性。经过简单的治疗,饮食控制,肝功能完全恢复正常,智力也不受影响,与正常小朋友一样生活和学习。
两个例子,得相同疾病,临床结局却大有不同。
02
铜是人体必须的微量元素
铜是人体必须的微量元素,成人体内含铜100~200mg,主要分布在肌肉、骨骼、肝、脑和血液中。铜具有重要的生理功能,主要包括:
(1)参与、维持造血功能;
(2)参与30多种酶的组成和活化;
(3)影响能量代谢;
(4)影响机体的免疫功能;
(5)保护机体细胞免受超氧阴离子的损伤;
(6)维持血管壁的完整性;
(7)保护毛发正常色素和结构;
总之,铜在人体的生命活动中扮演重要的角色,而肝豆状核变性正是铜代谢异常导致的一种疾病。

03
铜转运障碍VS肝豆状核变性
机体内铜含量需要维持稳定,铜缺乏和铜过多都会致病。
人体所需要的铜主要来源于食物摄入,经胃肠道吸收、血液转运到达全身细胞和组织,多余的铜经过肝胆排泄,最终以粪铜形式排除。此外,肾脏也是排铜的重要形式,占每日排泄量的5%~15%。

在血液中,铜与白蛋白疏松地结合并转运至肝脏(代谢中心),在肝脏与原铜蓝蛋白结合成铜蓝蛋白,再释放入血转运到各组织和器官。
铜在肝细胞内的转运受基因ATP7B调节,将6个铜原子结合至原铜蓝蛋白上,形成铜蓝蛋白,是血液中铜的主要转运方式,占循环铜的90%。肝豆状核变性正是由于ATP7B基因突变,导致铜与原铜蓝蛋白结合减少,影响铜从胆汁排泄,铜在肝脏等身体器官过度蓄积而致病。
肝豆状核变性是常染色体隐性遗传病,父母均为携带者,有25%概率生出患病个体(所以,未必有家族史喔)。
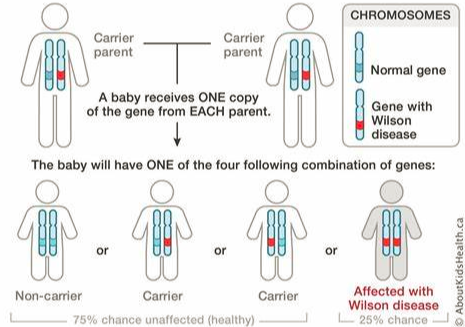
也就是说,肝豆状核变性是基因突变引起铜转运障碍(常染色体隐性遗传病),导致过量的铜在组织细胞蓄积而致病。
04
肝豆状核变性有什么表现?
哪个器官有铜堆积,就可能出现这个器官的功能障碍。最初沉积于肝脏,随后沉积在其他组织,尤其是脑的豆状核,因此本病叫肝豆状核变性。
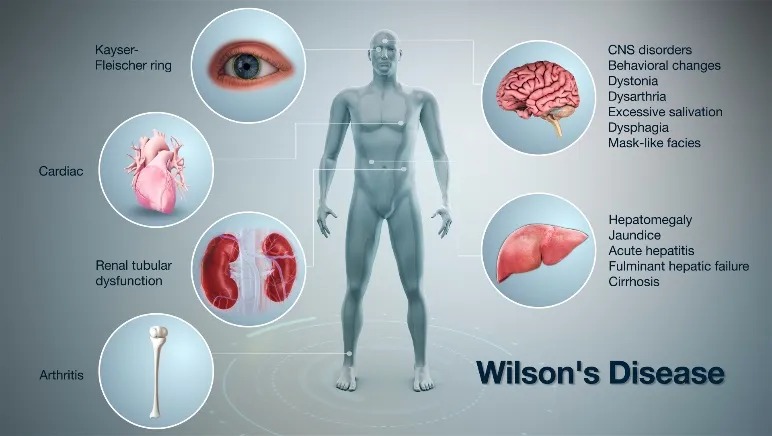
肝豆状核变性(Wilson病)可累及多个器官和组织:
肝脏:肝豆状核变性最早的病变出现在肝脏,这是铜最初蓄积的部位。根据蓄积的严重程度,从无症状的生化异常,到急性肝衰竭、肝硬化;
神经系统:表现多种多样,如构音障碍、肌张力障碍、震颤、小脑共济失调和认知损害等。
红细胞:导致红细胞破坏而出现溶血、黄疸,可以是急性,也可能是慢性。
眼睛:铜细小色素颗粒沉着于角膜后弹力层而形成的褐色环,即Kayser-Fleischer环。

眼Kayser-Fleischer环
05
肝豆状核变性是遗传病,为何不是一出生即患病?
肝豆状核在婴儿期(或5岁前)多数没有任何症状,很难发现,为什么呢?这是因为该病虽然为遗传病,但是在婴儿早期富含铜的食物摄入不多,需要铜蓄积到一定程度才会出现脏器损害。
有研究表明,本病诊断年龄大部分在5~35岁之间。儿童最常见的初始表现为肝病,平均年龄为9~13岁;
而年龄较大者更可能因为神经系统表现而就诊,出现神经系统症状的平均年龄在15~21岁。
临床可分为三个阶段:
● 无症状期:生后开始铜在肝脏蓄积直至达到中毒的水平;
● 肝损害期:铜在肝脏过度蓄积,出现局部中毒症状(肝损害);
● 肝外症状期:铜在肝外组织器官的蓄积达到中毒水平;
以前,肝豆状核变性多数是出现严重肝脏病变或神经系统表现才来看病。近年来,笔者很欣慰地发现,由于幼儿园及小学的入学体检发现一些不明原因的肝功能异常(无症状),肝豆状核变性的诊断年龄明显提前。
因此,希望有关部门推广入学体检,更希望医生们遇到不明原因的、无症状的肝功能异常时,在排除常见病因之后,记得考虑肝豆状核变性的可能性。

讲一个案例:
5岁的小女孩,近2年来总是不明原因腹痛,到许多医院验血、B超和拍片都没有特别发现,只是每次验血都有肝酶升高。
当问起什么时候首次发现肝酶升高,家长说幼儿园入院体检时就已经发现肝酶升高,学校建议就医,做了初步检查没有发现问题,医生予处方护肝药随访。医生说,反正小朋友没有症状,目前查不到原因,就先护肝治疗吧。

定期门诊随访,肝酶升高一直反反复复。半年前因为流感住院,发现肝酶300+U/L(参考值上限40U/L),医生做了多种检验检查,除了肝酶异常之外,未发现其他异常,仍然给予护肝治疗。
家长说,这两年来,患儿经常说肚子痛,不剧烈,以肚脐周围显著,可以自行缓解,到医院做腹部B超,说是腹膜淋巴结肿大,曾多次抗生素抗病毒治疗,病情反复。

最近小女孩腹痛再次发作,希望到笔者所在医疗中心搞清楚为啥反复腹痛。经过询问病史,笔者认为肝功能异常是重要突破口,病史这么久不像感染性病因,而非感染性病因中要警惕肝豆状核变性。
经检查铜蓝蛋白、24小时尿酮及基因检查,确诊肝豆状核变性。给予饮食指导及药物治疗后,肝酶逐渐恢复。
06
肝豆状核变性怎么诊断呢?
对于儿童不明原因肝功能异常或有症状患儿,在排除常见的病因后,疑似肝豆状核变性者,需要进行评估。
● 验血:肝脏生化检查通常有肝酶(ALT、AST)升高、血清铜蓝蛋白降低,还可能出现慢性贫血或急性溶血性贫血;
● 尿液:测定24小时尿铜排泄量增加;
● 肝铜:接受肝活检的患者应测定肝铜浓度,本病肝铜浓度增加;
● 基因:通常ATP7B基因可检出突变;
关于肝豆状核变性的检验有一些问题值得探讨:
1.铜蓝蛋白不低能排除肝豆状核变性吗?
不能。
肝豆状核变性常有铜蓝蛋白降低,铜蓝蛋白降低也常常提示肝豆状核变性。然而,血清铜蓝蛋白浓度低在肝豆状核变性的发病机制中并不起作用,只是有助于诊断。
遗传性铜蓝蛋白缺乏症时,铜蓝蛋白明显降低,其特征为组织铁沉积而不是铜沉积,这一发现支持铜蓝蛋白水平与肝豆状核变性的症状或无关。
此外,在以急性肝衰竭为表现的患者中,铜蓝蛋白水平可能是正常的,这是由于肝脏大量的铜蓝蛋白释放入血。铜蓝蛋白是一种急性期反应物,在严重疾病状态时,其水平也可能会升高。

相反,其他疾病所致的重度肝脏合成功能障碍时,铜蓝蛋白水平可能降低,这种情况也不意味着就是肝豆状核变性。
另外,笔者还遇到一个特殊案例,以肾病综合征起病,早期曾查铜蓝蛋白降低,以为是蛋白经肾脏排泄导致的低蛋白血症。在治疗肾病综合征过程中,反复出现肝功能异常,仅予护肝治疗,直到出现急性肝功能衰竭才被诊断为肝豆状核变性。这种以肾病综合征起病的肝豆状核变性并不常见,但需要引起警惕。
最后,婴儿早期、低蛋白血症可能都会出现铜蓝蛋白降低。

2.微量元素中的铜或非铜蓝蛋白的血清铜能诊断肝豆状核变性吗?
不能。
血浆中的铜,5%与白蛋白疏松结合,称游离铜;另外95%与原铜蓝蛋白牢固结合,称铜蓝蛋白。
本病游离铜有所增加,血铜总量减低(由于铜蓝蛋白结合铜减低)。而急性期时,肝脏大量铜释放入血,导致血清铜增加。因此,本病血清铜检测可出现降低、正常或升高,诊断价值不大。
07
肝豆状核变性怎么治疗呢?
本病需要终身治疗,但是也不用害怕,如果能早期规范治疗,可以达到很好的治疗效果。
主要治疗目标是治疗铜过载,包括两个阶段:1.清除组织中已经沉积的铜;2.防止铜的再积聚。
前者可以通过强效螯合剂来达到清除铜的目的,后者可以通过螯合剂或锌盐实现,此外还需要限制食物含铜摄入,维持低铜饮食,避免摄入富含铜的食物。

如果不治疗,肝豆状核变性通常致命。
铜在肝脏蓄积,导致肝炎、急性肝衰竭和肝硬化;在脑蓄积导致严重肌张力障碍、运动不能、缄默和智力受损。虽然通常进展缓慢,但也可能突然恶化,部分患者以急性肝衰竭为首发就诊。大多数未及时治疗患者会死于急性肝衰竭、肝硬化,其余患者死于神经系统并发症。
相反,如果能早期诊断、终身规范治疗和定期随访,可以防止肝脏和神经系统症状的发生,如已发生也可得到改善。

富含铜的食物

富含铜的水果
幼儿园及小学的入学筛查,让我们看到肝豆状核早期诊断的可能。写这篇文章的出发点,是想提醒家长和医生们,发现不明原因的肝酶长期/反复升高,在排除常见病后,要考虑肝豆状核变性的可能。
如若能此,则本病可以早期诊断、早期治疗,也有望达到很好的治疗效果。
参考资料:
1.Up To Date,肝豆状核变性(威尔森病)的相关章节;
转载声明:本文仅代表转载平台的观点,如有异议,请以医生意见为主。
参考文献:
 在线客服
在线客服













