一位很有“野心”的妈妈提问:“如何从症状区分孩子的细菌感染和病毒感染?”
其实这个问题是儿科医生临床工作中,最重要的一部分。
虽然这些工作是医生的活儿,但是如果家长了解到更多这方面的知识,可能会减少很多不必要的焦虑,这也是我们进行科普的目的。
我曾在微博中,零零碎碎的进行过科普。今天就好好总结一下。
目 录
基本问题
医生如何通过经验症状判断?
如何通过血常规判断细菌感染?
C反应蛋白升高,就是细菌感染?就要用抗生素?
肺炎=细菌感染?就一定要用抗生素?
临床诊疗指南

基本问题
判断发热孩子是细菌感染还是病毒感染,先回答几个基本问题:
1.孩子是大于3个月,还是小于3个月?
3月龄以下的儿童需要重视,对于3月龄以下的孩子无论其他症状,需要考虑细菌感染的可能,当其他全面检查还没有确定之前,对于所有新生儿,90天内菌血症高风险的孩子,需要经验性使用抗生素。
而且年龄越小,出现严重细菌感染的风险越大,越需要全面的评估包括进行腰穿,来判断是否存在颅内的感染。
2.孩子精神状态好不好?
精神状态好不好是判断孩子是否存在潜在严重细菌感染的一项非常重要的观察。

3.是否接种了肺炎疫苗和Hib疫苗的?
儿童严重的细菌感染主要的细菌为肺炎链球菌和Hib(B型流感嗜血杆菌)。所以这两种疫苗程序的完全免疫接种对于儿童判断严重细菌感染的可能很重要。
所谓完全免疫接种是指儿童接受了3剂肺炎链球菌结合疫苗(PCV7或PCV13)的基础针和强化免疫接种、至少2剂Hib疫苗,并且仍在按计划继续接种。
有专家认为,肺炎疫苗至少接种2剂,就能达到提供充分保护。
肺炎疫苗和Hib疫苗虽然不是我们国家的一类疫苗,但是其作用并不亚于一类疫苗。如果有条件,所有孩子都应该接种上。

4.是否有细菌感染高危的特殊病史?
例如存在反复尿路感染的病史,是否有免疫力缺陷病史,是否使用全身免疫抑制剂如化疗药等,这些需要充分考虑,如果有需要医生进一步排除。

医生如何通过经验症状判断?
医生通过问诊获得了以上基本问题时,如果都是阴性的答案(即大于3个月的孩子,精神状态好,疫苗接种完全,无复杂的病史),很多儿科医生在听完了家长介绍病情,看到孩子第一眼就可能有一个初步判断,孩子是病毒感染还是细菌感染。
这个判断其实家长也可以掌握:
第一,从流行病来看,大约90%急性发热的儿童,属于病毒感染,这就让你的判断正确率会高出很多,也就是在孩子大多数发热的时候,考虑病毒感染,你的准确率达到90%。
第二, 在10%的细菌感染中,我们可以粗略的通过孩子的发热病程来判断,对于儿童细菌感染的病程一般不用抗生素的话,病程一般会逐渐加重,而病毒感染一般在孩子48-72小时的高热后,发热间隔逐渐拉长(注意判断好转是每次热峰之间的时间,而不是每次发热的高度)。
如果超过3天体温仍没有好转趋势,这个时候应该去医院让医生进行评估,进行相关检查(例如血常规等)。
第三,可以关注一些细菌感染和病毒感染的特异性的体征。
以下情况需要考虑细菌感染,例如,如果出现耳朵疼需要关注中耳炎,如果出现嗓子化脓嗓子疼,尤其是大孩子要排除细菌性咽扁桃体炎。
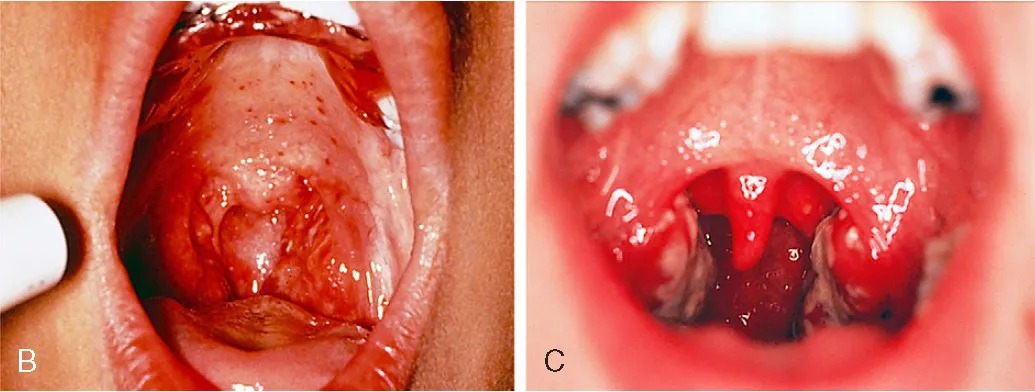
但是大家注意哦,好多病毒感染也会出现扁桃体白色或黄色分泌物。
如果以前出现过尿路感染的小于2岁的小婴儿,出现高热,需要筛查一下尿常规判断一下尿路感染可能。
如果出现脓血便同时发热,需要注意细菌性肠炎可能。
大龄儿童发热同时伴有嗓子疼他和出疹子,需要注意猩红热。
如果持续高热,同时精神状态很差,需要及时到医院排除细菌感染可能。
病毒感染的一些特异性症状,比如流鼻涕症状,比如喘息症状,还有嗓子里疱疹,还有就是喉炎的症状,都属于病毒感染相对特异性症状。
所以,很多情况儿童发热并不需要太担心。保持耐心,观察体温变化即可。

如何通过血常规判断细菌感染?
首先我们需要了解对于不同年龄的正常值是不一样的,所以看血常规应该根据不同年龄来判断。
对于三个月以内的小婴儿,血常规中白细胞对于细菌感染阳性预测值并不高,所以这个年龄段的孩子白细胞,需要很小心解读。
美国一些权威医疗机构通过大量的临床回顾性分析,做了一些判断标准,如下图。

图来自Nelson Textbook of Pediatrics - 20th Edition
对于3月以内的精神好的小婴儿,以上这些美国著名的几个儿童医院给出的依据临床化验判断婴儿是否存在细菌感染的风险的指南。
这也是根据大量的回顾性分析得出来的结果,从这些指南中我们可以看出,一般血常规中轻度的白细胞增高细菌感染的可能性比较小。
通常当白细胞>15000才需要结合临床注意判断细菌感染可能。(当然也需要结合临床症状,判断依据最重要的还是症状。)
但是对于3个月以内的小婴幼儿,如果精神状态不好(发热伴嗜睡,活动较往常明显减少,吃奶差等情况),这些临床表现比化验检查更重要的临床意义,往往提示孩子存在严重的细菌感染可能。所以判断细菌感染,孩子的症状表现的判断要比化验检查更重要。

而对于3个月以上的婴幼儿,美国儿科学会在1993年发表的一个共识认为:
如果孩子没有全身毒症状(退热后表现精神好),而且体温在39℃以下(肛温或耳温),提示可能病毒感染,孩子不需要任何的诊断检查。
如果孩子体温持续超过39℃,需要进一步确认孩子的疫苗接种状况,病情诊断主要根据病史和查体症状。
对于既往健康的孩子, 如果接种过肺炎疫苗和乙型流感嗜血杆菌疫苗,存在明显的病毒感染症状时(流鼻涕喘息,疱疹性咽峡炎等),出现严重细菌感染的可能性不到1%,
所有女孩,所有小于6个月的男孩,或者小于2岁没有行包皮环切的男孩,以及此前存在尿路感染病史的患儿,需要进一步查是否存在尿路感染。
对于3个月以上的孩子,持续高热,血常规如果>15000/mm³,或者<5000/mm³应注意可能存在的细菌感染,密切随访(通常48小时后如果仍高热,需要重新评估)。或者查血培养同时经验性使用抗生素。


C反应蛋白升高,就是细菌感染?
就要用抗生素?
NO!
CRP被认为是细菌感染的一个很好的指标,那是不是CRP身高就等于细菌感染?就需要用抗生素么?
当然不是。
病毒感染CRP也有可能升高,还有一些非感染性疾病CRP也可以升高。
毫无疑问,细菌感染时,常常会引起CRP的显著升高,但需要明白它并不是细菌感染的专利,尤其CRP轻度升高时,其对于病毒感染的特异性就非常低。
当孩子生病时,化验检查知识辅助临床诊断的一个工具,最重要的信息来源还是临床症状所指示,比如存在明显的卡他症状(流鼻涕,鼻堵症状)而且孩子精神状态很好时,那么更可能是病毒感染。
例如,以下就是一篇研究CRP在上呼吸道感染中的诊断价值的文献,CRP在几种病毒感染患者中的变化趋势。第一张前3种分别为甲流,乙流,鼻病毒感染时CRP病程中的变化。

该研究的结论是,在感染中,CRP值中度升高(10-60 mg/L)是病毒性上呼吸道感染的常见表现,尤其是在流感当中,发病2~4天达高峰。当疾病持续时间少于7天时,CRP值的适度升高不能支持细菌感染的诊断。
所以CRP<60mg/L,更需要根据孩子的临床表现来判断病情,而不是简单的将白细胞升高,CRP升高直接与细菌感染划等号。

肺炎=细菌感染?就一定要用抗生素?
NO !
如果一个孩子发现存在肺炎(感染部位的诊断),在儿科医生面前就会出现一道选择题(感染病原的诊断):
这个孩子是 A. 病毒感染,B. 细菌感染,还是 C. 支原体感染
只有正确的回答好了这个问题,我们才能够给出正确的治疗。
2015年发表在新英格拉杂志的儿童社区获得性肺炎的最大一项研究的结果,给我们判断提供了非常宝贵的经验依据。
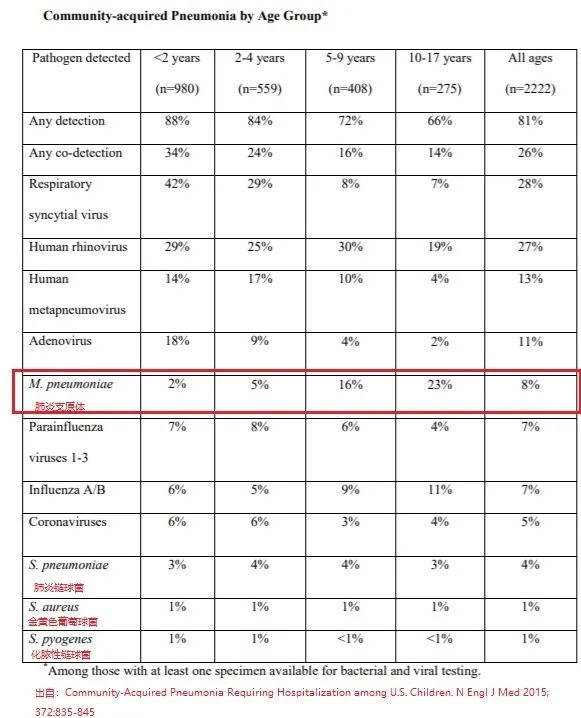
这个结果告诉我们,儿童肺炎的病原中,只有4%的是链球菌(在肺炎疫苗的普及的人群里,可能还会更低),8%的是支原体肺炎。在所有检测到病原的儿童中,73%属于病毒感染,15%为细菌和支原体等感染,这些细菌感染中,大龄儿童所感染的肺炎支原体占主要部分.
而且5岁以上的大龄儿童肺炎支原体比率19%,支原体感染发生率最高在10-17岁,占该人群感染的23%,而小于5岁的婴幼儿中相对少,支原体感染只有约占3%.
儿童非病毒感染中,除了支原体感染,其中主要病原为链球菌感染,而接种了肺炎疫苗的婴幼儿童中,发生细菌感染的比率还会更加低。
在2岁以内的肺炎的病原分析中,细菌感染(支原体+肺炎链球菌,化脓性链球菌,金葡)的比率只有7%;2-4岁的肺炎患儿中,检测到细菌感染的也只有11%。所以,婴幼儿童患肺炎的话,大约90%甚至以上。
大多数病毒感染都没有特效药治疗,除了流感的早期有抗病毒治疗。我们能做的只是对症治疗。
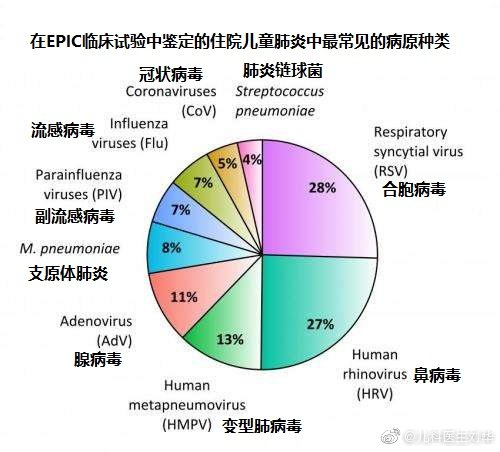
也就是说,对于儿童肺炎判断细菌or病毒感染?是一道完全不知道的选择题,你瞎蒙[病毒感染],你也有90%的准确率。
另外,如果在小婴幼儿这个年龄段,同时又有一些病毒感染的特异性症状,比如大量流鼻涕,喘息的毛细支气管炎,喉炎,疱疹性咽峡炎等。
这简直就是送分题啊。果断病毒感染,你还用去做什么血常规么?还需要头孢,红霉素,抗病毒药都用上么?
所以,儿童肺炎,不要针对感染部位去治疗,我们治疗在乎的是什么病原感染。也不要看到是肺炎,不吃点抗生素心里就不踏实。
病毒是儿童最常见的病原,不管是病毒引起的上呼吸道感染,还是病毒引起的肺炎,治疗原则都是一样的,只对症治疗(只有流感病毒有抗病毒药)。
对症退热,保证足够的液体,休息治疗。针对存在气道高反应者,可以相应雾化治疗减轻咳嗽症状。

临床诊疗指南
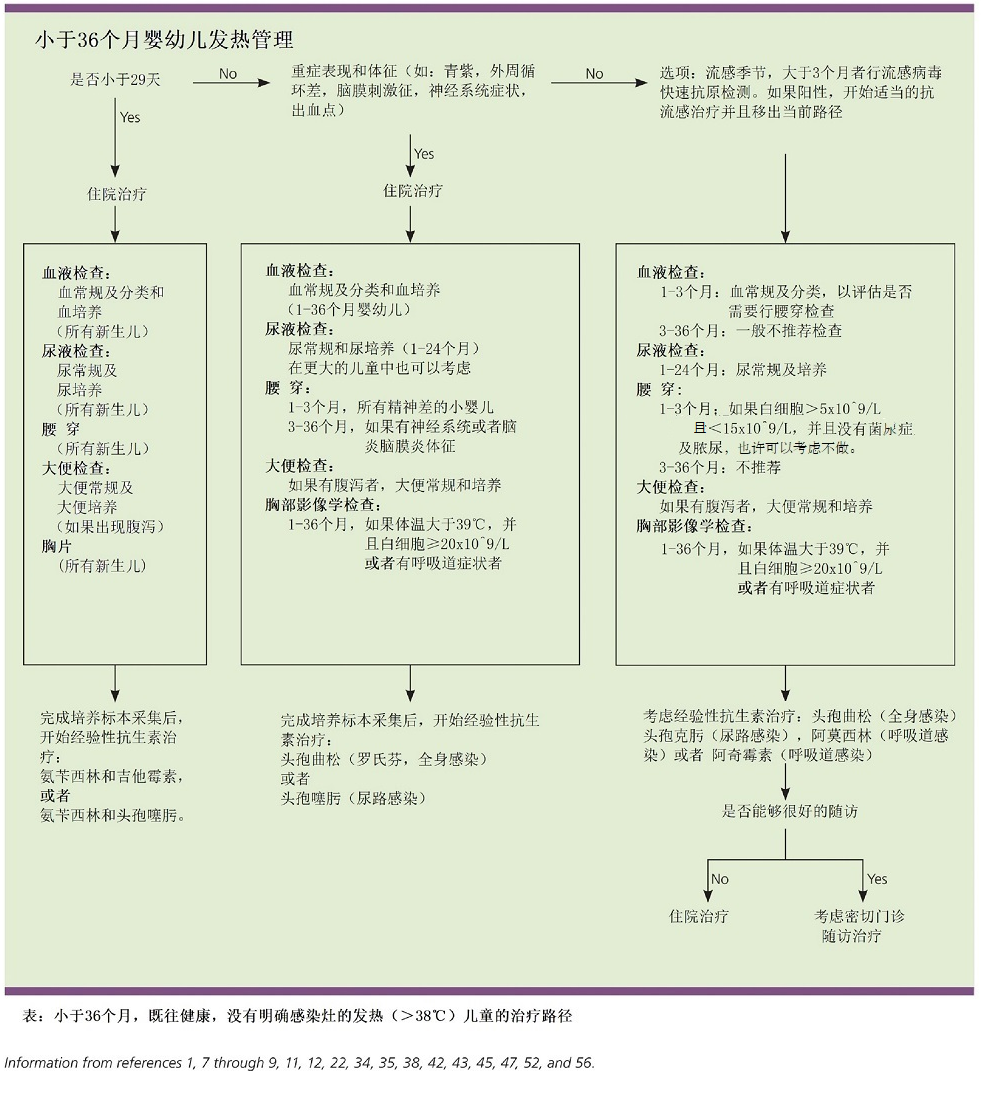
最后看两个来自于经典文献中的,儿童发热的诊疗指南
1、《尼尔森儿科学》是最完整、最权威的经典教科书:

2、来自于美国全科医生协会指南:Evaluation of Fever in Infants and Young Children
- 参考文献 -
Nelson Textbook of Pediatrics - 20th Edition | Fever Without a Focus,Chapter 177
uptodate | Fever without a source in children 3 to 36 months of age: Evaluation and management & Febrile infant (younger than 90 days of age): Outpatient evaluation
Seema J, et al. Community-Acquired Pneumonia Requiring Hospitalization among U.S. Children. N Engl J Med 2015; 372:835-845
Hasse M, et al. The course of C-reactive protein response in untreated upper respiratory tract infection.Br J Gen Pract. 2004 Sep 1; 54(506): 653–658.
Jenniferl L.H et al. Evaluation of Fever in Infants and Young Children. Am Fam Physician. 2013 Feb 15;87(4):254-260.
转载声明:本文仅代表转载平台的观点,如有异议,请以医生意见为主。
参考文献:
 在线客服
在线客服