1928年8月的一个星期五,英国的弗莱明偶然间发现了一种能够抑制并且杀死金黄色葡萄球菌的霉菌,并将其命名为“盘尼西林”。

1929年,被称为抗生素元年。
在此之前,全球每年都有无数的人死于各类型的细菌感染,因此抗生素的发现可以算得上是现代医学的重要里程碑,甚至曾一度有人狂妄地试图宣称“人类已经战胜了病魔”。
然而,从被重视,到过度滥用,只用了不到70年的时间。
很快,医生和科学家们就发现,就算抗生素总有新药上市,可是却出现了一些能够抵抗住抗生素作用的细菌。
并且这种细菌并不是孤立出现的,而是逐渐在全球开始大范围传播。
而与耐药性广泛传播相反的,是新抗生素研发的停滞——从上世纪80年代开始,抗生素新药研发就一直处于“空白期” 。
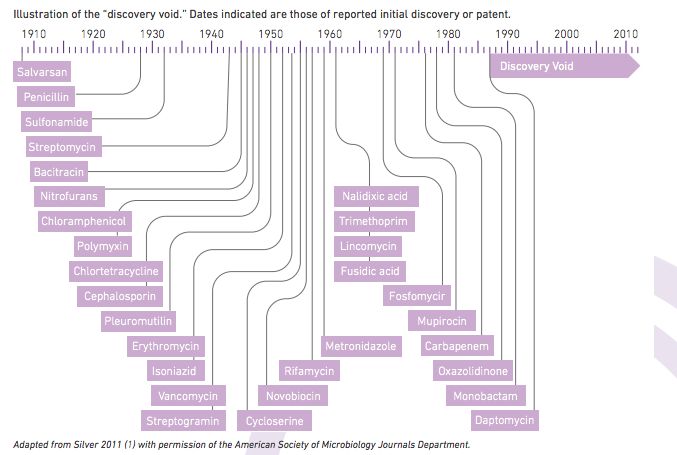
不同种类的抗生素被发现或者专利时间 来源:WHO
现在,世界卫生组织(WHO)正式警告全人类,很快,我们就没有抗生素可用了。
30年后,人类每年将有1000万人,因为抗生素耐药性而死!
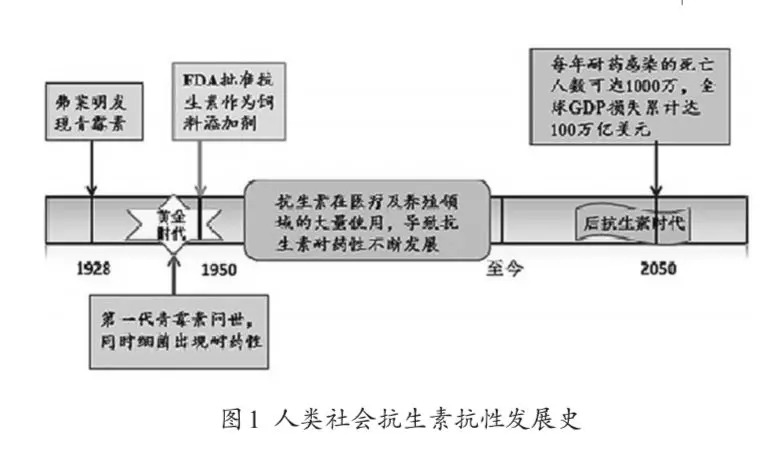
来源:抗生素耐药性的来源与控制对策

抗生素又叫抗细菌药物。
2008年,科学家们在一位印度裔的瑞典患者身上分离出了一种名为NMD-1(中文名:新德里金属-β-内酰胺酶1)的基因,产有这种基因的细菌被媒体称为“超级细菌”。
它能使具有能编码该基因的细菌对除替加环素与克林霉素等几种抗生素之外的抗生素都产生耐药性,甚至有一部分患者所有抗生素都无效!
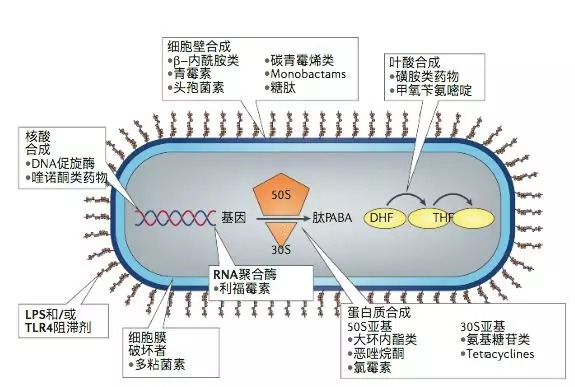
不同抗生素的作用机制示意图 作者:David Brown
也就是说,一旦感染携带有NMD-1的细菌,只要是一个感染,可能就会造成患者的死亡!
目前,耐药菌正在全球大范围内广泛传播。细菌分子流行病学的研究显示,NDM-1菌已见于全球众多国家,这其中包括中国。
而可怕的是,携带NDM-1的细菌甚至已经从印度的饮用水和中国的食用动物中分离出来。
如果再不加以重视,世界也许又会回到1928年之前的黑暗时代。
2014年,WHO发表了名为《抗菌素耐药:全球监测报告》的报告。这是全球首个直面抗生素问题的报告,汇聚了114个国家的调查数据,报告指出所有地区都存在抗生素耐药问题。
碳青霉烯类抗生素是肠道细菌肺炎克雷伯菌引起感染最后的治疗手段。对这种抗生素的耐药性已传播到全世界所有地区。现在在有些国家,碳青霉烯类抗生素对半数以上接受治疗的肺炎克雷伯菌感染患者无效。
氟喹诺酮类药物是最广泛用于治疗大肠杆菌引起的尿道感染的抗菌药物之一。这种药物最初在19世纪80年代开始采用时,耐药性几乎为零。然而今天,这种治疗却对半数以上的患者无效。
作为淋病最后治疗手段的第三代头孢菌素,在奥地利、澳大利亚、加拿大、法国、日本、挪威、南非、斯洛文尼亚、瑞典和英国已确认治疗失败。但是,世界各地每天有超过100万人感染淋病。
《抗菌素耐药:全球监测报告》
根据中国2016年的全国细菌耐药监测报告,通过比较5年来我国细菌耐药监测数据,亚胺培南耐药鲍曼不动杆菌(IPM-RAB)2016年检出率为59.2%,与2012年的45.8%相比上升幅度较大。
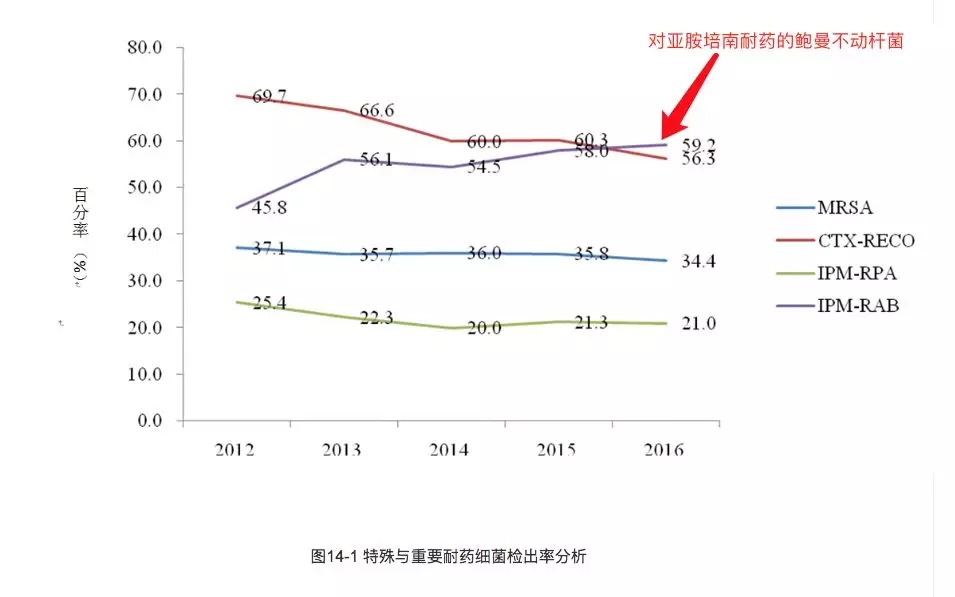
亚胺培南耐药肺炎克雷伯菌(IPM-RKPN)2016年检出率为8.2%,近3年呈持续上升趋势。
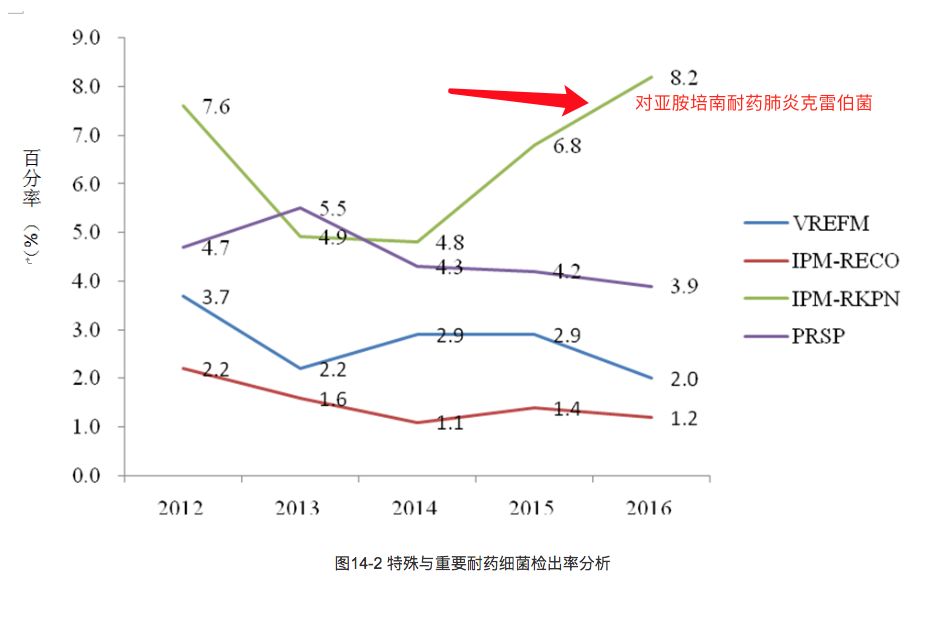
以上两幅图来自:2016年全国细菌耐药监测报告

那么这种耐药菌到底是如何广泛传播的呢?

当一些敏感细菌被抗生素杀灭后,携带突变基因的耐药细菌却能够继续生存,然后繁殖。
再通过人、动物 (包括宠物、食品动物、水养殖动物与野生动物及鸟类)与环境间的相互作用及影响,被带到全球各处。
科学家们提取了厄瓜多尔一偏僻群岛的野生动物的肠道菌群,分析后得出了“无人,则无耐药性”的结论。

来源:抗生素耐药基因古老起源与现代进化及其警示
环境中如医院废物污水、动物养殖废弃物及土壤中残留的抗生素均已有大量报道,尽管地表水中抗生素的浓度比医用剂量低得多,但长期不间断地排放,会污染地下水和土壤,进而污染食物。
人和动物置身其中,很可能感染耐药菌。
按照目前耐药情况的发展趋势,我国很有可能成为最先陷入‘超级细菌’频生、最终无抗生素可用境地的国家之一。

造成如今这种局面的原因,主要是因为人类对于抗菌药物的滥用。
而滥用抗菌药物的三个场景,分别来自于医院、家庭和农业养殖。
据了解,我国住院患者、门诊患者、手术患者抗生素使用率分别高达79%、75%、95%,远远超过国际上限。
不过对于我国医患关系紧张的现状来说,这也是很难改变的。
有些患者如果吃药后病情没有快速改善,那么就会将医生归类于“庸医”,这导致很多医生因为“多一事不如少一事“的心理,开出大量没必要的抗生素处方。
而对于家庭来说,因为医学知识的普及度不够,一有头疼脑热就要去药店买点阿莫西林或者是头孢拉定吃,甚至于有些店员为了业绩,主动推荐一些昂贵的抗生素。
但实际上,抗生素对于单纯的病毒感染根本没有治疗效果。
这是一张病菌感染的示例表格,就算是不同的细菌感染类型,也要遵医嘱选择不同种类的抗生素。

如果儿童未经医嘱盲目使用抗生素,不仅会产生耐药性,还会造成更为严重的后果,如耳聋。
农畜牧业也是抗生素滥用的重灾区。
此前,中国科学院污染地图首次详细披露了各地抗生素使用和排放量:中国2013年使用的16.2万吨抗生素中,兽用52%,人用48%。
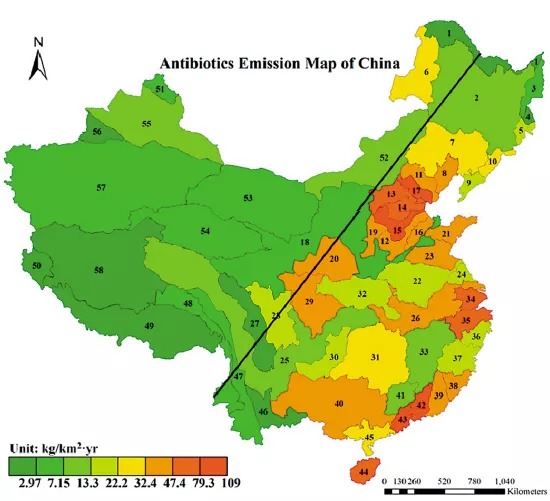
中国首个抗生素污染地图,颜色越深,抗生素排放强度越大 图片来源:中科院广州地化所应光国团队发布论文
报告中指出,一年超过5万吨抗生素排放进入水土环境中。
珠江流域、京津冀海河流域是全国抗生素排放强度最大区域,水中抗生素浓度很高。长三角地区因水流量大,污染排名第三。广东、江苏、浙江等省抗生素污染严重。
而且猪鸡鱼牛全都被使用抗生素!
这是什么意思呢?
就算你的医生、你自己严格控制抗生素药物的使用,也有可能因为这些肉类、水土环境,导致染上抗生素耐药菌!
然而,这种情况也并不能通过购买更昂贵的食材而改变。

虽然有些情况我们无力改变,但为了我们、我们的宝宝将来不会因为一个小小的感染就导致无药可医乃至死亡,从现在开始,不仅是自己,也要让家人尽量要做到以下几点:
不主动购买抗生素
不强迫医生开抗生素处方
即使感觉有所好转,也要继续按疗程服完医嘱中包含的抗生素
决不与其他人分享抗生素或使用以前剩下的抗生素
家庭如无必要,减少使用抑菌产品
及时接种疫苗
为了人类的未来,一起改变抗生素滥用的情况吧!
参考资料
1.全国细菌耐药监测网.2016年全国细菌耐药监测报告(简要版).http://www.carss.cn/Report/Details/403,2017.
2.WHO A R. Global Report on Surveillance[J]. Antimicrobial Resistance, Global Report on Surveillance, 2014.
3.Brown D. Antibiotic resistance breakers: can repurposed drugs fill the antibiotic discovery void?[J]. Nature Reviews Drug Discovery, 2015, 14(12): 821.
4.Characterization of a New Metallo-β-Lactamase Gene, blaNDM-1, and a Novel Erythromycin Esterase Gene Carried on a Unique Genetic Structure in Klebsiella pneumoniae Sequence Type 14 from India.Dongeun Yong, Mark A. Toleman.Antimicrobial Agents and Chemotherapy Nov 2009, 53 (12) 5046-5054; DOI: 10.1128/AAC.00774-09
5.李显志. 抗生素耐药基因古老起源与现代进化及其警示[J]. 中国抗生素杂志, 2013, 38(2):81-89.
6.朱永官, 欧阳纬莹, 吴楠, et al. 抗生素耐药性的来源与控制对策[J]. 中国科学院院刊, 2015(4).
7.抗生素抗药性.https://zh.wikipedia.org/wiki/%E6%8A%97%E7%94%9F%E7%B4%A0%E6%8A%97%E8%97%A5%E6%80%A7
转载声明:本文仅代表转载平台的观点,如有异议,请以医生意见为主。
参考文献:
 在线客服
在线客服













